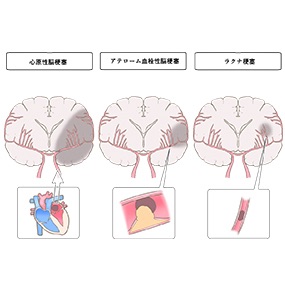
脳梗塞には3つのタイプがあります
梗塞巣の小さい順にラクナ梗塞、アテローム血栓性脳梗塞、心原性脳梗塞です
今回はアテローム血栓性脳梗塞についてです
まずは発症と症状、検査、看護まで!
(2025.6.20追記、修正しています)
アテロームってなに?
まずアテローム血栓性脳梗塞のアテロームってなんでしょう?
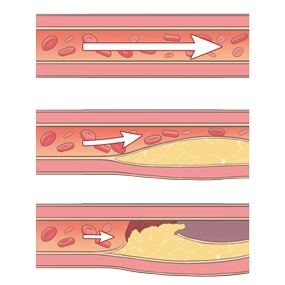
これは血管(動脈)の内側に脂肪やコレステロールの塊が糊状になって貼り付いた状態のことです
アテロームが進行するとプラークとなり、それによって血管が狭窄します
皮膚科領域では粉瘤のことをアテロームといいます
これも皮膚にできる皮脂や垢の塊のことを指しています
どうやって発症する?
ではアテロームがなにかわかったところで本題です
アテローム血栓性脳梗塞はどのようにして起こるのでしょうか?
答えはひとことで言うと動脈硬化!
メカニズムとしては
血管の壁にプラークが溜まり動脈硬化になる(アテローム硬化)
→それにより動脈が狭窄する
→狭窄により血流が悪くなり血栓ができるorプラークが剥がれて血栓となる
→詰まると脳梗塞となる
という感じ。
全ての始まりは動脈硬化、というわけですね。
動脈硬化については動脈硬化のメカニズムで解説していますので確認してみてくださいね☺︎
特徴
ラクナ梗塞が細い血管が詰まるのに対し、アテローム血栓性脳梗塞は主幹動脈(頸動脈や中大脳動脈)に起こるのが特徴です
太い血管が詰まるため重症化しやすく症状は24〜48時間かけて進行することがあります
また前兆症状として一過性脳虚血発作(TIA)が起こることもあります
睡眠時などの安静時に血流が減少しているとき起こりやすい傾向です
検査
CT・MRI検査
MRI検査ではより早期の病変を発見できます
しかし緊急性が高い場合はまず短時間で終わるCT検査で出血や梗塞の有無を確認し迅速な診断が必要となります
血管造影検査(アンギオ)
より詳細な結果を得るために血管造影検査(アンギオ)を行うことがあります
血管内にカテーテルを通して造影剤を流してX線撮影をし、血管の状態を確認します
梗塞の場所、程度、血管の形や血流状態を調べるのに役立ちます
造影剤を使用するためアレルギーに注意が必要です
症状
どこが詰まるかでも変わってきますが
・意識障害
・片麻痺
・視野障害
・高次脳機能障害
・言語障害
・頭痛、吐き気
などが出ます。
時間とともに新たに症状が出たり重くなったり変化することもあります
また上記のように一過性脳虚血発作(TIA)をともなうこともあります
TIAとは、一時的に脳の血管が詰まることで脳梗塞の症状が出るものです
脳梗塞との違いは長くても24時間以内に症状が消失することです(30分〜1時間で消失することもあります)
看護
入院中に基本的に行う点滴管理やケアなどは割愛します。
他には書いていないわたしが普段やっていることもお伝えします✏︎
・生活習慣の改善
アテローム血栓性脳梗塞では心原性脳梗塞ほどではないものの大きな血管が詰まるため予後は厳しく、後遺症も残りやすいです。
1年生存率約80%、5年生存率は約40%と言われています
再発率も高く、再発してしまうとさらに予後は悪くなります
再発予防のための内服管理や高血圧・脂質異常症・糖尿病などの生活習慣病の改善が必要となります
・他職種との連携
リハビリスタッフやソーシャルワーカーとの連携も大切です
早期からのリハビリがその後の回復に影響するため、大抵は入院時からリハビリの介入が開始になります
各リハビリスタッフとコミュニケーションをとることでケア時の注意点などヒントがもらえることもありますよ☺︎
リハビリの時間だけでなく病棟で過ごす時間にもリハビリを取り入れることが理想ですが、なかなか改めてその時間を設けるのは難しかったりしますよね。
そんなとき普段のケアや食事介助などで気をつけることなどを質問すると、生活の中にリハビリを取り入れられるのでオススメです。
わたしはリハビリ病棟にいたので結構リハビリスタッフやソーシャルワーカーと話をするのが習慣なのですが、急性期病棟にいると案外会話が少ないなと感じます。
だからって長々と議論をして、というわけではなく検温のときになどにたまたまいたら少し状況を聞いたり、疑問に思ったことを質問する程度です。
でもこの会話でより患者さんの状況がわかったりもします。
自分の担当患者さん以外はなかなか難しいのが現状ですが…
基本的に病棟で他職種でのカンファレンスがあると思うので、そういうときにいろいろ聞いてみるのもいいですね☺︎
他にも栄養士さんや検査技師さんなど患者さんと関わる人とこまめにコミュニケーションをとることがオススメです!
⚠️お互いに負担にならないよう短時間で!あくまでも+αなので慣れるまで無理に話しかけなくても大丈夫です。